脳神経血管内治療科
はじめに
脳神経血管内治療は、直径0.4-0.9mmのマイクロカテーテルを用いて、血管内部から脳・脊髄の病気を治す新しい分野の治療方法です。従来の開頭手術では治療が難しかった様々な病気が、この「切らずに治す」新しい治療法によって患者さんの負担が少なく治療できるようになってきました(低侵襲治療)。脳神経血管内治療は本邦では1990年代後半から普及しはじめておりますが、治療技術・器材の進歩の結果、現在では脳神経の血管病変の治療において有力な治療分野としての地位が確立しております。
当施設は日本脳神経血管内治療学会専門医4名(うち指導医1名)が所属する千葉県内でも有数の脳神経血管内治療施設で、同学会の研修施設にも認定されております。2022年の治療件数は年間約100件ですが、くも膜下出血のコイル塞栓術や脳梗塞の血栓回収などの救急疾患のみならず、脳脊髄動静脈瘻や顔面動静脈奇形などの高難度症例の治療を積極的に行っていることが特色の一つとなっております。
また、3-Dプリンタを用いた術前シミュレーションや、フローダイバーターステントなど、最前線の技術と知識、最新の機材をもって良好な治療成績を得られるよう常に努力を行っております。
脳神経血管内治療の利点
- 開頭外科手術に比べて脳への侵襲が少ないこと(脳を触れないで治療ができる)
- その結果入院期間が短いこと
- また、感染の危険性も低いこと
- 開頭手術では困難な病気への治療ができる場合があること
脳神経血管内治療の対象となる疾患
脳神経血管内治療の具体的な対象疾患は、以下のような病気となります。脳の血管の一部が膨らんで瘤状となる血管の異常を脳動脈瘤と言います。脳動脈瘤が発生する原因は明らかになっておりませんが、高血圧、喫煙などが関与している可能性があることが報告されております。また、遺伝の影響や、血管脆弱性を伴う疾患に随伴して発生することもあります。
脳動脈瘤が破裂した場合には「くも膜下出血」となりますが、脳ドックや、外傷などでMRI・CTを行った際に、たまたま脳動脈瘤が見つかることもあります。これらを「未破裂脳動脈瘤」と呼びます。
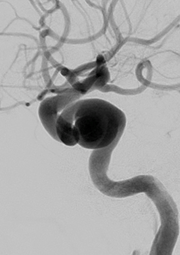
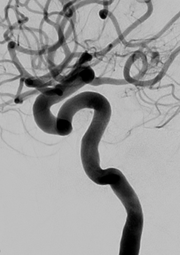
くも膜下出血(破裂脳動脈瘤)
くも膜下出血の原因として最も多いのは「脳動脈瘤の破裂」で、くも膜下出血全体の8割以上を占めるとされております。
「突然の頭痛、嘔気」で発症することが多く、重症になると麻痺や意識障害を伴うこともあります。動脈瘤が破裂をくり返すと経過が不良となるため、早期の再出血予防処置が望まれます。治療方法は血管内治療と開頭クリッピングがありますが、動脈瘤の部位、形態、年齢等を検討し最適な治療法を提案します。再破裂防止の動脈瘤処置が成功した後も、脳血管攣縮による脳梗塞や水頭症などが併発する危険があるため、それらに対する治療が必要となります。最短でも3週間以上の入院管理を要することが多く、自宅退院が難しい場合には残存症状に応じてリハビリ施設への転院となります。
未破裂動脈瘤
未破裂脳動脈瘤の多くは無症状ですが、動脈瘤が脳や神経を圧迫することにより症状を出現させることもあります。
本邦および海外での観察研究の結果、未破裂脳動脈瘤のうち破裂しやすいものの特徴が明らかになりつつあります。破裂の危険性は、年齢、大きさ、部位、形態などから判断されますが、将来的な破裂の危険性が高いと考えられる場合には未破裂であっても治療を考慮します。将来的な破裂リスクが低い場合など、経過観察がベストの選択と考えられることもあります。
当院では、さまざまな観点から破裂リスクの評価を行った上で血管内治療の適応を慎重に検討しております。血管内治療には5-10日程度の入院が必要となります。
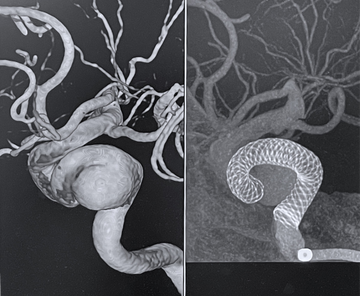
脳動脈瘤に対する血管内治療
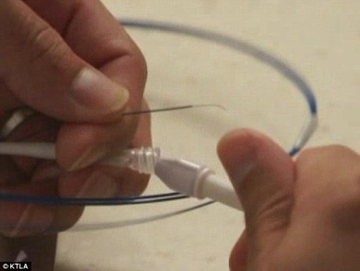
脳動脈瘤に対する血管内治療には、プラチナコイルを用いた「コイル塞栓術」と「フローダイバーター治療」の2つがあります。
コイル塞栓術は、非常に柔軟なプラチナ性の「コイル」を動脈瘤内部に充填し、動脈瘤への血流を遮断、治療を行う方法です。フローダイバーター治療は、フローダイバーターと呼ばれる特殊な「目の詰まった」金属製の筒(ステント)を動脈瘤の入り口に留置し、動脈瘤内への血流を改変・調整し治癒を促す方法です。コイル塞栓術では根治が難しかった大型の動脈瘤に対して良好な治療成績が得られております。
動脈瘤の部位や形により、治療方法の「向き・不向き」があるため、開頭クリッピング術を含め脳外科内でのディスカッションを十分行った上で、患者さんごとに適切な治療方法を検討し方針を提案しております。
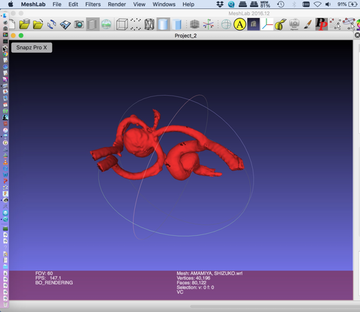
また、当院では画像データから実物大動脈瘤モデルを3Dプリンターで作成し、より安全な治療を心がけております。


脳外科クリニックからご紹介
内科クリニックからご紹介
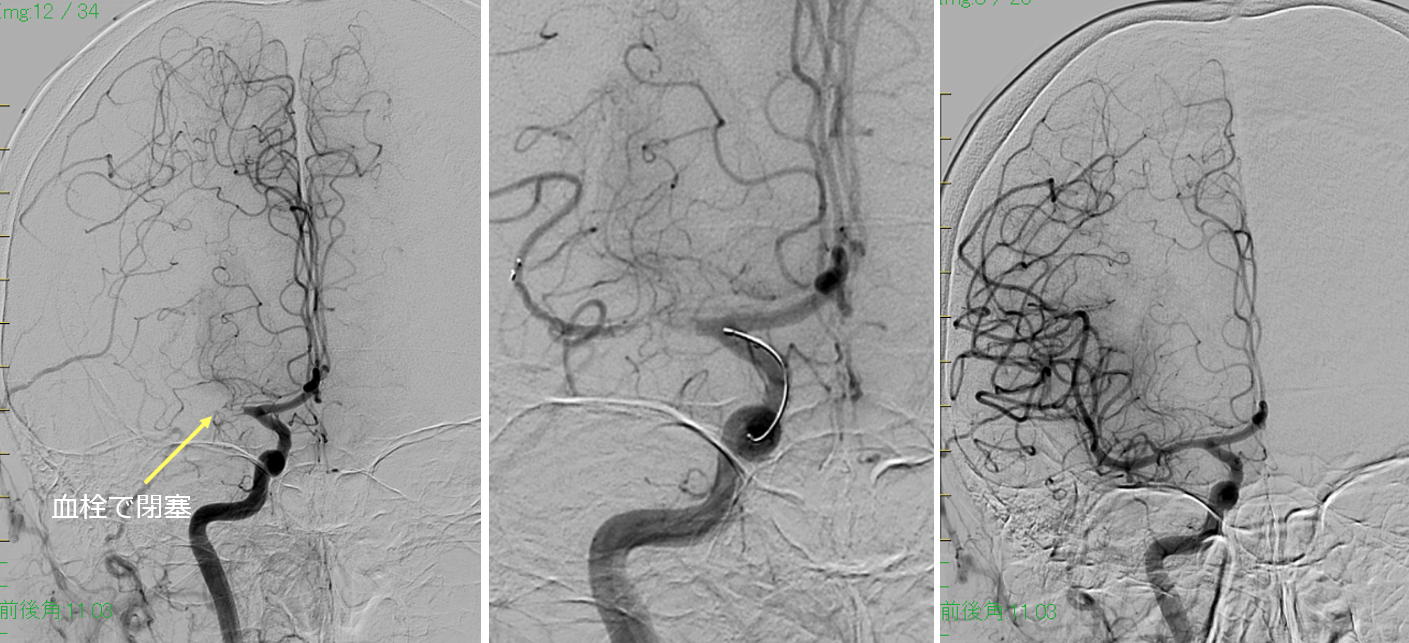
脳や頸部動脈の動脈硬化や心房細動などの不整脈・心疾患によって発生した血栓が原因となり、脳の動脈が詰まり脳細胞が壊死してしまう疾患を脳梗塞といいます。その中で、心臓や頚動脈などから血栓が流れて脳の動脈がつまるタイプの脳梗塞を「脳塞栓」といいます。よくある脳梗塞の症状は、突然に起こる片側の手足や顔面の麻痺・しびれ、失語(言葉が出ない・理解できない)、口のもつれ(構音障害)、視野障害や複視等です。重症になると意識障害も伴います。
発症数時間以内の超急性期で脳梗塞がまだ完成する前・進行する前であれば、点滴で閉塞部の血栓を溶かす治療(t-PA静注療法)やカテーテルで詰まった血栓を取り除く「血栓回収療法」により劇的な回復が得られる場合もあります。軽い症状、あるいは症状が一時的で早期に回復した場合でも、できるだけ早くの受診が望まれます。
脳塞栓に対する血管内治療
血栓回収療法は、脳動脈の閉塞部分にカテーテルを誘導し、ステント型の回収器材や吸引カテーテルを用いて、詰まった血栓を除去し血管を再開通させる方法です。血栓回収療法を行うことで、自立して自宅に戻れる可能性が従来療法と比較して約2.7倍まで増加したという大規模臨床試験の結果が出ておりますが、一方で治療・再開通の遅れにより患者さんの予後が悪くなることが報告されております。1分1秒でも早く、可能な限り早期に治療を開始することが重要となります。
脳塞栓の再発予防
血栓回収療法などの治療後には、次に再発予防が重要となります。脳外科入院中に心房細動などの不整脈が発覚した方に対しては早期に対策の内服治療(抗凝固薬)を開始しますが、発作性の不整脈や卵円孔開存といった心臓の「形態異常」による脳塞栓では、原因の特定に時間がかかることが稀ではありません。原因不明の脳塞栓(ESUS)については、当院循環器内科や千葉大学循環器内科と協力し、原因の特定と適切な再発予防策をとれるよう努力しております。

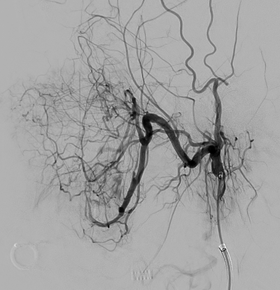
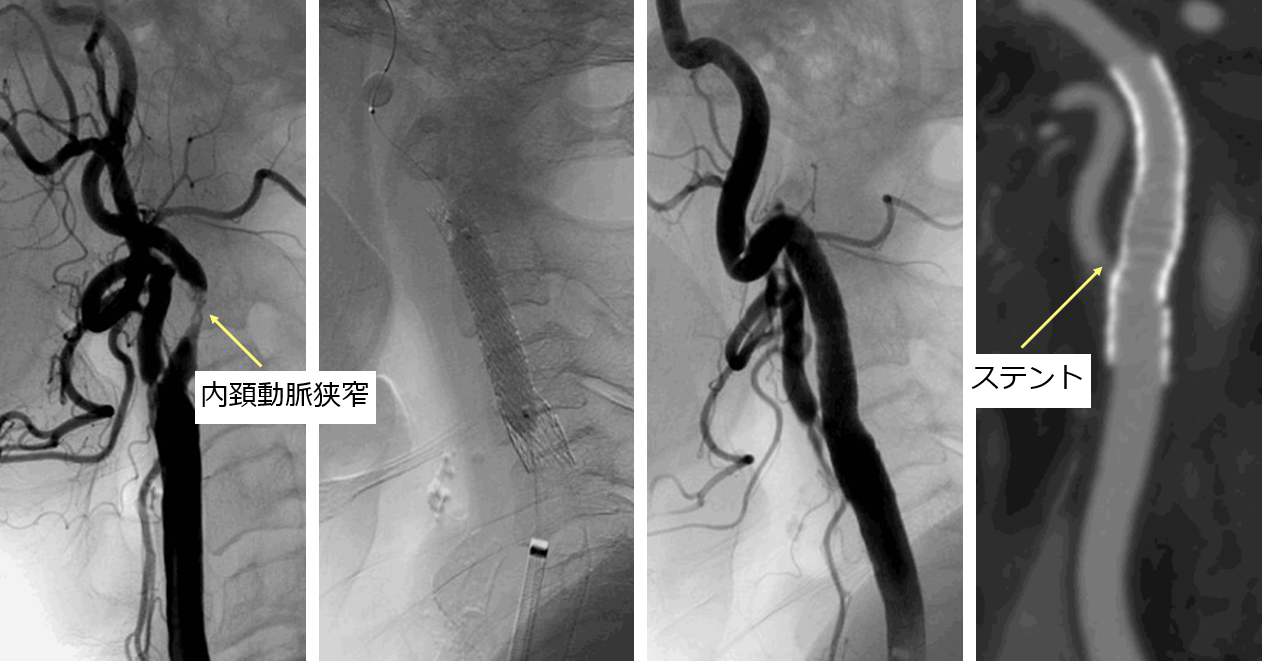
頚部頚動脈狭窄症は脳梗塞の原因になる可能性があります。予防治療の基本は内服薬による治療(抗血小板剤)ですが、狭窄が高度な患者さんなどでは、薬剤では十分な再発予防効果が得られない場合があることが知られております。そのような患者さんに対しては、血行再建治療を提案します。血行再建の方法には、血管内治療であるステント留置術と外科治療である頚動脈内膜剥離術があります。MRIや造影CT検査、超音波検査などを行い、血管・病変の状態などを評価し、年齢なども考慮し脳外科内で十分検討した上で適切な治療方法を提案いたします。
また、頭蓋内の脳動脈狭窄症についても、薬物治療で脳梗塞再発を防止できない場合などでは、バルーンによる血管拡張やステント留置術を行うことがあります。
右頚部内頚動脈の無症候性高度狭窄病変に対し、ステント留置術を行い拡張が得られた。
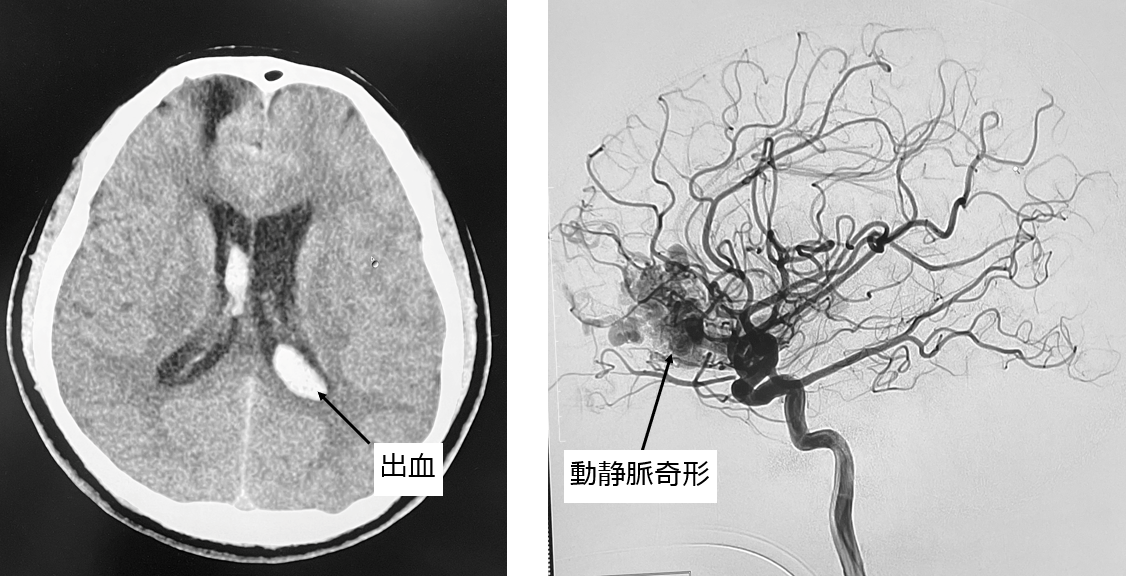
脳動静脈奇形は脳の中にできる動脈と静脈の異常なつながり(動静脈シャント)で、年間2%程度の脳出血・くも膜下出血のリスクがあるとされています。また、頭痛やてんかん発作をきっかけに発見されることもあります。出血した場合には麻痺や言語障害、さらには意識障害となることもあります。出血後、最初の1年間の再出血率は年間6-17.8%と高いため、原則再出血防止のための治療を検討しますが、非常に大きい場合や脳の深い部分にある場合などでは、出血後であっても血圧管理などの内科的な治療のみを行う場合もあります。
また、未出血でも、年齢が若く安全に根治が望めれる方に対しては、出血予防のための治療を検討します。
脳動静脈奇形の治療法には血管内治療、開頭摘出術、放射線治療がありますが、安全な治療には高度な神経放射線学的知識と外科手術・血管内治療の技術が必要になります。適切な治療方法は個々の患者さんにより異なるため、これらの治療方法のどれを選択するか・どのように組み合わせるかを患者さんごとに検討することが重要と考えております。
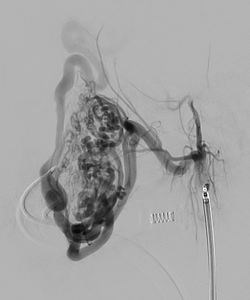
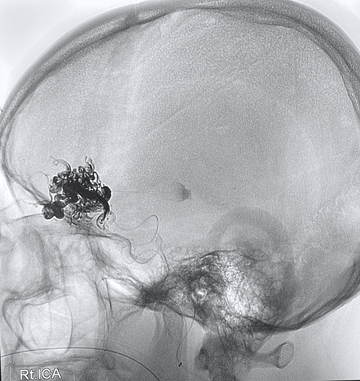
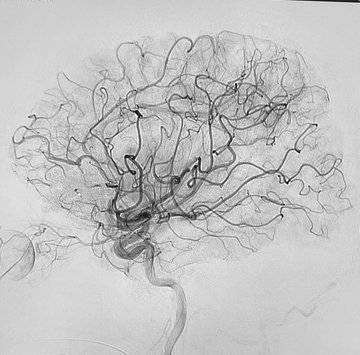
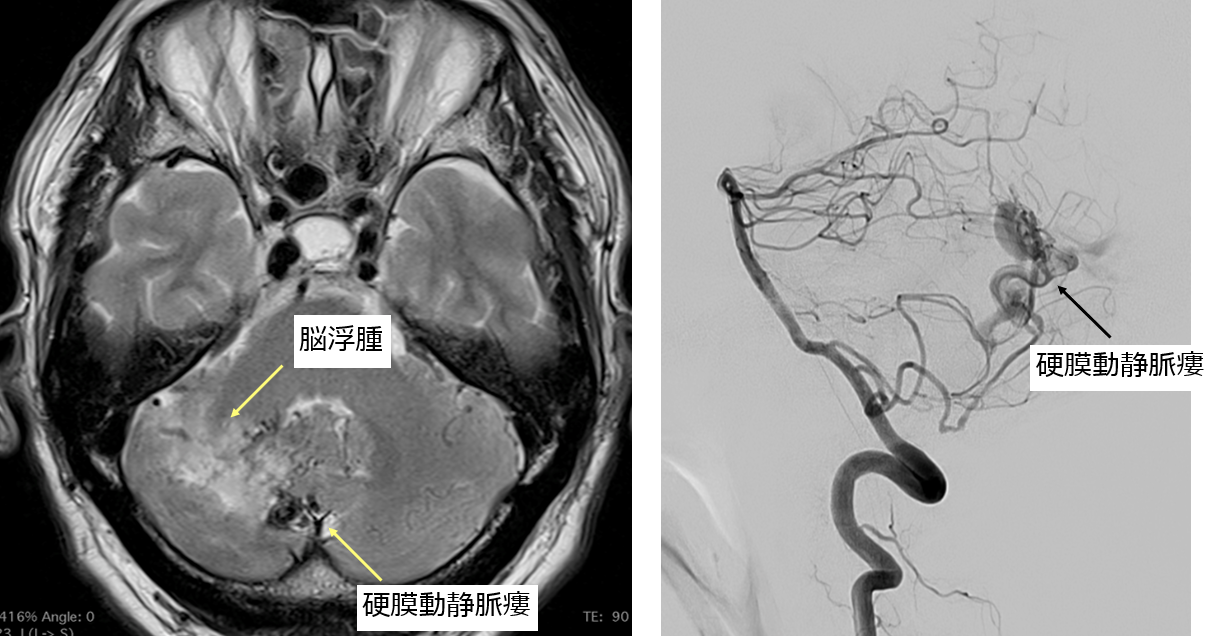
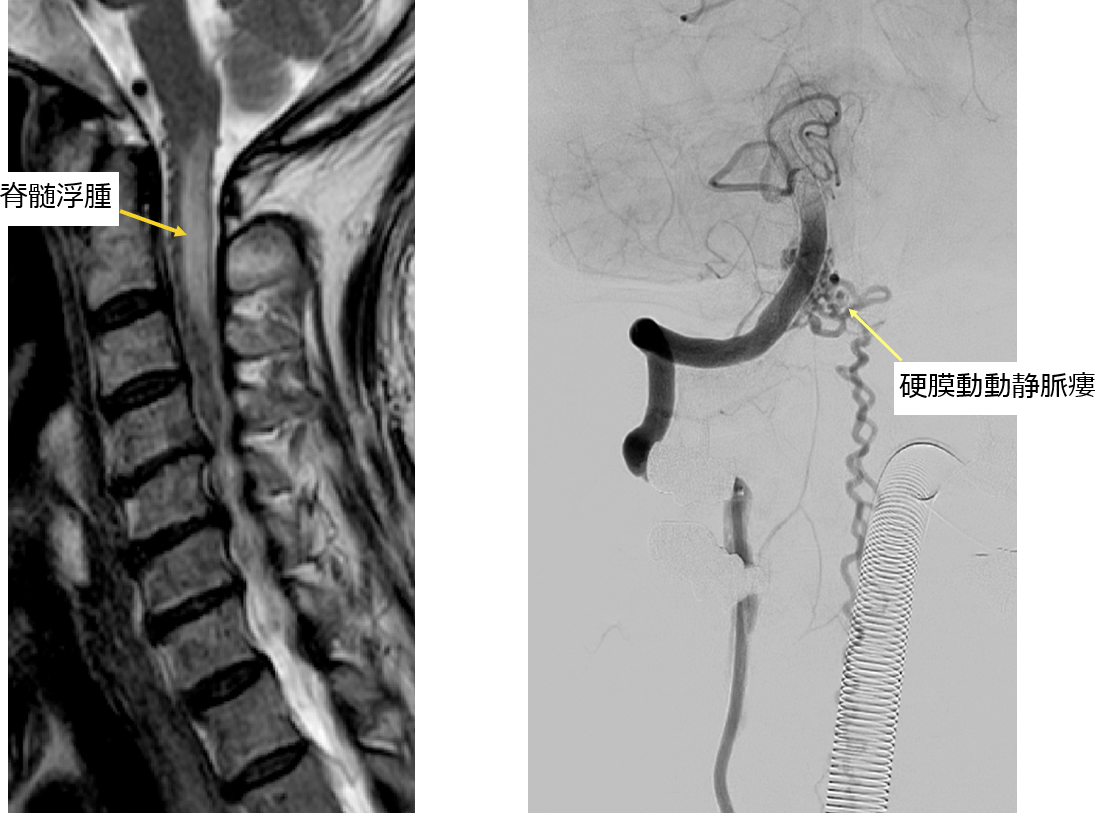
硬膜動静脈瘻は脳を包む膜(硬膜)にできる動脈と静脈の異常なつながり(動静脈シャント)で、耳鳴りや眼症状(結膜充血、眼球突出、物が二重に見える、眼圧が上昇するなど)をきっかけに発見されることが多いです。硬膜動静脈瘻により、脳の静脈に血液逆流が発生することがあります。これは脳出血、脳梗塞、麻痺、言語障害、てんかん、さらには意識障害の原因となる危険な状態と考えられております。
脳硬膜動静脈瘻の治療法は、脳動静脈奇形と同様に血管内治療、開頭摘出術、放射線治療ですが、多くの患者さんは血管内治療のみで根治可能です。安全で有効な治療には、高度な神経放射線学的知識と血管内治療の技術が必要になります。
偶然、無症状で硬膜動静脈瘻が発見されれる場合もありますが、危険性が高い病変と判断された患者さんには原則治療をおすすめしております。
動脈あるいは静脈経由でカテーテルを病変部に誘導し、液体塞栓物質(医療用の合成樹脂や瞬間接着剤)やプラチナコイルを用いて動静脈シャントの閉塞を行います。
脳動静脈奇形では、病変本体(ナイダス)の治療が難しい際には、出血源となった動脈瘤や静脈瘤のみの治療を行うこともあります。
硬膜動静脈瘻では、病変の出口である静脈を閉塞し根治を目指します。病変の形により動脈側・静脈側いずれから治療するかを選択します。
内科病院からご紹介
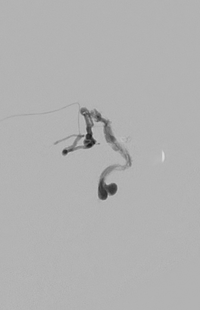
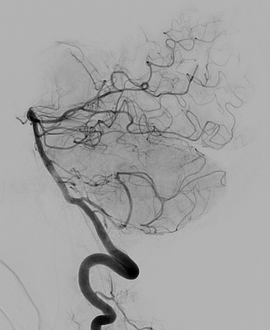
髄膜腫や血管芽腫などの血管に富んだ脳腫瘍が血管内治療の対象となります。主な目的は外科的摘出術の前に腫瘍血管を閉塞し、術中の出血を少なくすることで手術の安全性を高めることです。また、血管内治療で腫瘍血管を閉塞することにより、腫瘍が縮小する効果が得られる場合があります。年齢や全身状態などにより、摘出手術のリスクが非常に高いと考えられる患者さんでは、症状の軽快を期待して血管内治療のみを行うこともあります。
脳腫瘍に対する血管内治療マイクロカテーテルを用いて液状塞栓物質や粒状塞栓物質、プラチナコイルを用いて腫瘍血管を閉塞します。
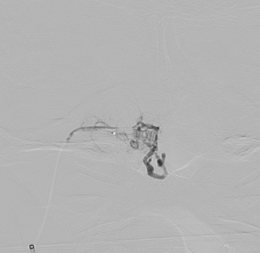
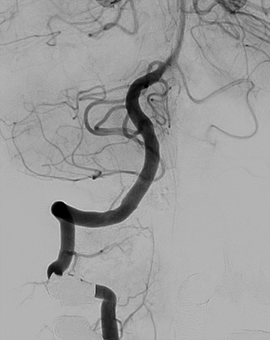
脊髄動静脈奇形・動静脈瘻は、脊髄や脊髄周囲組織(硬膜や脊髄周囲静脈、椎体骨)などに動脈と静脈の異常なつながり(動静脈シャント)が発生し、出血や静脈還流障害などの脊髄症状を引き起こす疾患です。四肢のしびれや麻痺、尿失禁などにて発症することが多く、症状がある場合や、出血を起こした場合には治療を検討します。治療には血管内治療と外科治療がありますが、脊髄は狭い範囲に高度な機能が集約されている組織であるため、安全な治療には高度な神経放射線学的知識と血管内治療の技術が必要になります。当院では脊髄動静脈奇形に対する血管内治療を実施しておりますが、外科手術や放射線治療が適切と判断される患者さんには、それぞれの治療経験豊富な専門施設へ紹介するなど、相互に協力し治療にあたっております。
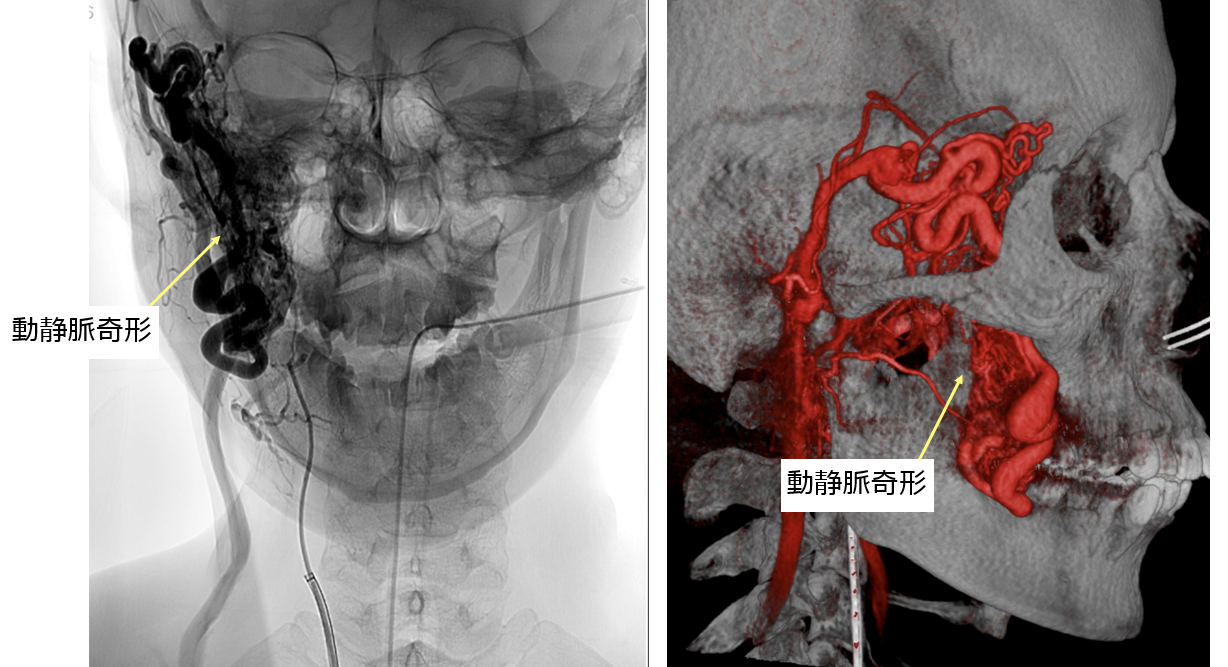
顔面・頭頸部動静脈奇形は、頭蓋骨の外の顔面や頸部の皮膚に動脈と静脈の異常なつながり(動静脈シャント)が発生する疾患です。唇や耳などの腫脹(膨らみ)や顔面の紅斑など、美容面で問題が発生したり、疼痛、がまんできない耳鳴りなどや繰り返す出血が問題となることがあります。顔面や頭部・頸部皮膚の血管性病変は、直接脳を栄養する血管が関与しているわけではありませんが、脳の内外の血管(動脈)が連絡し合っている箇所もあるため、診断・治療には脳血管と頭頸部、顔面の血管解剖など高度な神経放射線学的知識が必要となります。この部位の病変は血管内治療単独で問題を解決できることは多くないため、血管奇形に対する治療経験の多い形成外科と協力のもと、外科手術による病変切除や直接表面から硬化剤を注入する治療(硬化療法)を併用することが一般的です。また、治療後の再建手術が必要になることもあります。
当科では、動静脈奇形に関して経験豊富な形成外科専門施設(血管腫・血管奇形センターなど)と相互に協力し治療にあたっております。
四肢麻痺で発症
大学病院形成外科からご紹介